Estudios previos han descrito los hallazgos oculares en pacientes con diabetes mellitus (DM).
Por:
Natalio J. Izquierdo, MD
1
1
Department of Surgery, Medical Sciences Campus, UPR Manuscript Correspondence: Natalio Izquierdo, MD 369 De Diego St Torre San Francisco Suite 310 San Juan PR 00923 email: njuan@msn.com.
Disclosure: Author is a speaker for Alcon de PR and Novartis. However, there is no conflict of interest to report for this medical journal.
Introducción: Estudios previos han descrito los hallazgos oculares en pacientes con diabetes mellitus (DM).
Objetivos:Revisar los hallazgos oculares en pacientes con Diabetes, que pueden conducir a la pérdida de visión.
Métodos:Se revisan los reportes en la literatura médica sobre hallazgos oculares en pacientes diabéticos.
Conclusiones:Los pacientes con DM presentan hallazgos y complicaciones oculares que son parte de la enfermedad. El co-manejo y el examen oftalmológico completo en los pacientes diabéticos son necesarios para evaluar las manifestaciones y posibles complicaciones oculares de la enfermedad de dichos pacientes y poder prevenir la pérdida de visión en ellos.
Palabras Clave:Diabetes mellitus, pérdida de visión, glaucoma, catarata, retinopatía diabética
Keywords:Diabetes mellitus, vision loss, glaucoma, cataract, diabetic retinopathy
Introduction: Previous studies have described ocular findings in patients with diabetes mellitus (DM).
Objectives: To report on the ocular findings of diabetic patients, that may lead to decreased visual acuity.
Methods: A review of ocular findings in patients with DM in ophthalmic literature is done.
Conclusions:Patients with DM develop ocular findings and complications as part of the disease. Co-management and routine comprehensive eye examinations in patients with Diabetes are needed to evaluate ocular manifestations and possible complications of the disease, and thus prevent vision loss.
Introducción La diabetes mellitus (DM) es un desorden metabólico caracterizado por una hiperglucemia. Estudios previos1 han demostrado que este aumento en la glucemia puede producir cambios estructurales, morfológicos y fisiológicos en cada uno de los componentes oculares, al igual que en otros órganos del cuerpo humano.
Las complicaciones oculares pueden conducir a una degradación de la imagen visual que llega a la retina, por problemas de obstrucción, alineamiento, niveles de aberración que se producen en la película lagrimal, la córnea o el lente cristalino. Estas a su vez son las razones ópticas para la calidad de visión del paciente diabético disminuya.
Por otro lado, la DM aumenta el riesgo de padecer cataratas, glaucoma, retinopatía diabética, entre otros problemas oculares. De hecho, la causa principal de enfermedad ocular es la retinopatía diabética debido a que en los pacientes diabéticos ocurre daño a los pequeños vasos sanguíneos de la retina.
Para esbozar las causas, hagamos un viaje desde la parte anterior hasta la parte posterior de los ojos del paciente diabético.
“La glucemia y una prueba de hemoglobina glucosilada elevada se reconocen como factores de riesgo para desarrollar cataratas en diferentes capas del lente, las llamadas cataratas corticales, nucleares o mixtas”
Párpados Adeoti y sus colaboradores2 encontraron que los hallazgos más comunes en los párpados del paciente diabético incluyen: las verrugas, la poliosis y los chalaziones. Además se reporta que los pacientes diabéticos pueden presentar edema de los párpados, cosa que debe apuntar al médico primario y endocrinólogo sobre la posibilidad de retención de líquidos y problema renal.
Las masas y el edema de párpado pueden obstruir la visión, causar astigmatismo y por ende, disminuir la visión en los pacientes diabéticos.
Músculos Extraoculares Adeoti y sus colaboradores2 mostraron que los pacientes diabéticos pueden presentar parálisis de algunos músculos extra-oculares. La parálisis de músculos extra-oculares conduce a la pérdida del alineamiento de los dos ojos y como consecuencia el paciente tiene visión doble. Esto impacta la visión y la percepción de la profundidad. Adeoti 2 dice que cerca de un 2% de los diabéticos pueden padecer parálisis del nervio oculomotor y que menos del uno por ciento puede presentar parálisis del cuarto par. La primera conduciría a una visión doble en el plano horizontal: es decir visión doble de un objeto al lado del otro. La segunda produce diplopía vertical, donde el paciente ve la imagen doble, una sobre la otra.
En estos pacientes se deben hacer los estudios metabólicos y neuroradiológicos correspondientes. Sugiero el médico primario pegue una cinta adhesiva el lente del espejuelo del ojo virado del paciente, para ocluir la visión de ese ojo y así evitar la visión doble.
Ojo Seco Najaki y sus colaboradores3 pudieron demostrar que los pacientes con diabetes mellitus tipo 2 tienen una prevalencia de ojo seco más alta que la población general. Esto ocurre especialmente en aquellos pacientes que tienen ya retinopatía diabética.
Una película lacrimal intacta es esencial para una buena visión porque la lágrima funciona como un lente fluido en el ojo. El cambio de los rayos de luz, cuando pasan desde el aire atmosférico a la superficie de la lágrima sobre el ojo es la primera refracción en el ojo. Se dice que el cambio de medios refractivos de aire a lágrima, tiene un efecto de dos terceras partes del poder refractivo del ojo. Por ende, un ojo seco en el paciente diabético disminuye la visión en estos pacientes, además de la incomodidad causada por la resequedad y el ardor que esto causa.
Córnea Rosenberg y sus colaboradores4 reportaron que, en los pacientes diabéticos, la cicatrización del epitelio de la superficie corneal (capa más externa) no es óptima. Esto es importante porque mucha de la cirugía de catarata contemporánea se hace con una incisión corneal. Además los pacientes diabéticos pueden presentar molestias por erosiones recurrentes del epitelio corneal.
Por otro lado, Dhasmana5 y sus colaboradores han demostrado que los pacientes diabéticos tienen menos células endoteliales (la capa más interna de células de la córnea). Estas células endoteliales tienen una función de bomba para mantener la córnea clara. Esto cobra importancia cuando el paciente diabético se somete a una cirugía intraocular, ya que si el paciente diabético tiene menos células endoteliales antes de la cirugía y pierden más células endoteliales después de la cirugía de catarata. Esto ha sido documentado en los pacientes diabéticos, por Schultz y sus colaboradores.6 Esta pérdida de células endoteliales puede conducir a edema de córnea, cosa que a su vez conlleva pérdida de la claridad de la córnea y por ende, disminución en la visión.
El Lente Cristalino y la Catarata La hiperglucemia o los cambios de niveles de azúcar en sangre a menudo causan visión borrosa. Con niveles elevados de azúcar en sangre, la concentración del sorbitol aumenta y el lente embebe agua. El engrosamiento en el eje antero-posterior del lente hace que al paciente le cambie el poder del lente y por ende, le cambie la refracción. Por ejemplo, el lente engrosado pone al paciente más miope, y ve peor de lejos.
Adeoti y sus colaboradores2 reportaron que hasta un 65% de los pacientes diabéticos pueden tener cataratas. La opacidad del lente cristalino del ojo, la llamada catarata, puede causar pérdida de visión en los pacientes diabéticos. De hecho, en estudios de pacientes latinos7 la glucemia y una prueba de hemoglobina glucosilada elevada se reconocen como factores de riesgo para desarrollar cataratas en diferentes capas del lente, las llamadas cataratas corticales, nucleares o mixtas. Cuando la visión ha disminuido lo suficiente como para que el paciente no vea o que el oftalmólogo no pueda ver bien el fondo del ojo para diagnosticar o tratar la retinopatía diabética (que se discutirá adelante), se le recomendaría a estos pacientes una cirugía de catarata.
García-Serrano8 y Suñer9 han demostrado que luego de una cirugía de catarata las complicaciones son probables en los pacientes diabéticos. Por ejemplo, en el segmento anterior de estos pacientes pueden aparecer signos inflamatorios, formación de depósitos de fibrina y sinequias, uveítis, riesgo de bloqueo pupilar y rápido desarrollo de opacificación capsular. Además, luego de la cirugía se puede acelerar la progresión de la retinopatía, el edema macular10 o el glaucoma neovascular, incluso en ojos que han recibido fotocoagulación previa.
Glaucoma Varios estudios11 demuestran que la duración de la enfermedad de la diabetes y los niveles descontrolados de glucemia están asociados con un riesgo aumentado para que los pacientes padecieran de glaucoma10, incluyendo el glaucoma de ángulo abierto.12 Esto ocurre porque la diabetes y la hiperglucemia están asociadas con elevaciones de la presión intraocular11 y el glaucoma es una neuropatía óptica que produce pérdida del campo visual y de visión, cuyo principal factor de riesgo es el aumento de la presión en el ojo.
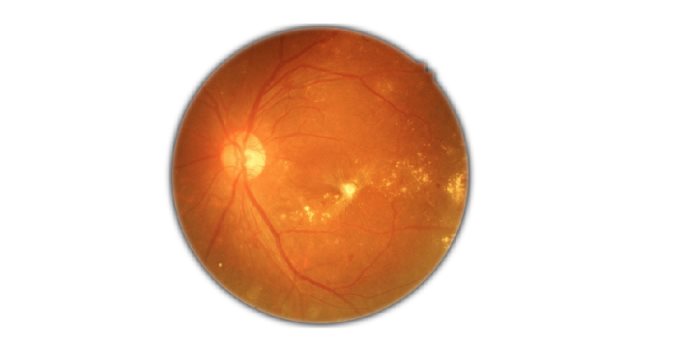
Retinopatía Diabética La retinopatía diabética es la causa principal de ceguera en los estadounidenses diabéticos entre las edades de 20 y 74 años. Interesantemente, Varma y sus colaboradores13 demostraron que la prevalencia de retinopatía diabética (DR, por sus siglas en inglés) es también alta entre los latinos. En general, la aparición de la DR es proporcional a la duración de la enfermedad y los niveles de glucemia en los pacientes diabéticos.
Tanto los pacientes con diabetes tipo 1 y tipo 2 están en riesgo de padecer esta complicación oftálmica de la enfermedad. El problema estriba en que la fecha del comienzo de la enfermedad en los pacientes con diabetes no insulino dependiente, muchas veces no está clara. Por esta razón es menester hacer el cernimiento de la retinopatía diabética desde temprano en los pacientes tipo 2.
La retinopatía diabética es causada por daño a los vasos sanguíneos de la retina, la capa que transforma las imágenes que entran y se refractan en el ojo en señales nerviosas que son enviadas al cerebro.
Se dice que la retinopatía diabética tiene varias etapas divididas en: la no proliferativa y la proliferativa. La retinopatía no proliferativa es más leve. La retinopatía proliferativa14, como la palabra indica, conlleva una proliferación de vasos sanguíneos nuevos. Por eso es más grave y avanzada. Afortunadamente es menos común.
“Las ampollas diabéticas pueden salir en el dorso de las manos, dedos, pies y a veces en las piernas o antebrazos”
Síntomas de la Retinopatía Diabética Con mucha frecuencia la retinopatía diabética no provoca síntomas hasta que el daño a los ojos es grave. Esto se debe a que el daño puede afectar a una parte importante de la retina antes de que la visión esté afectada.
Los síntomas de retinopatía diabética incluyen visión borrosa, áreas de pérdida de visión, dificultad para ver en la noche. Sin embargo, la visión borrosa puede deberse a edema macular, que ocurre cuando los vasos sanguíneos goterean líquido, cosa que no debe ocurrir, cerca de la zona de la retina que suministra la visión aguda central (llamada la mácula).
La visión borrosa además puede ocurrir con un desprendimiento de retina, causada a veces por la sangre y fibrosis en el vítreo.
Pruebas y exámenes Para examinar la retina del paciente diabético, el oftalmólogo examinará los ojos.15 Luego de examinar la visión y presión intraocular, se instilarán gotas oftálmicas midriáticas para dilatar las pupilas de los ojos y poder examinar toda la retina.
En el examen del paciente con retinopatía diabética en etapa temprana (no proliferativa), el médico puede observar: vasos sanguíneos con microaneurismas, vasos bloqueados, pequeñas hemorragias retinianas y líquido que escapa hacia la retina produciendo edema. Es posible que los pacientes con retinopatía diabética no proliferativa no necesiten tratamiento. Sin embargo, un oftalmólogo entrenado para tratar la retinopatía diabética debe hacer un seguimiento cuidadoso de la condición.
Si el paciente tiene retinopatía avanzada (proliferativa) el oftalmólogo puede observar: nuevos vasos sanguíneos, en el nervio óptico o en la retina, los cuales pueden sangrar porque son frágiles. Una vez el oftalmólogo observa que están proliferando nuevos vasos sanguíneos en la retina (la llamada neovascularización) o que se desarrolla edema macular, por lo general se necesita tratamiento efectivo y rápido. El retinólogo (un oftalmólogo sub-especializado en enfermedades de retina y vítreo) puede ordenar se hagan imágenes, tales como: fotografías de las retinas, tomografía de coherencia óptica15, ultrasonido (si la sangre en el vítreo no permite la visualización de la retina) y angiografía con fluoresceína (para ver los vasos de la retina).16
Tratamiento para pacientes con Retinopatía Diabética El tratamiento para la retinopatía diabética incluye cirugía no cortante (que puede ser láser) y cirugía cortante.
La cirugía (no cortante) del ojo con rayos láser crea áreas de pequeñas ablaciones en la retina. Este tratamiento se llama fotocoagulación.18 Se usa para prevenir y tratar la proliferación de vasos sanguíneos anormales, para evitar que los vasos gotereen o para reducir el tamaño de los vasos anormales.
Además se pueden usar fármacos19 que se inyectan en el globo ocular, que pueden ayudar a evitar la proliferación de vasos sanguíneos anormales.
Por otro lado, una cirugía llamada vitrectomía se usa en pacientes que han sufrido hemorragia dentro del ojo, en el llamado humor vítreo. Usualmente durante la vitrectomía se le añade la aplicación intra-operatoria de rayos láser.20 Además, la vitrectomía puede ser parte de la cirugía para reparar un desprendimiento de retina.
Conclusiones Un buen control de la glucemia puede ayudar a evitar las complicaciones oftálmicas de los pacientes con diabetes. El co-manejo efectivo de los pacientes diabéticos, la detección temprana de las manifestaciones y patologías oculares en dichos pacientes ayudarán a prevenir la pérdida irreparable asociada a las complicaciones de la diabetes. Por ende, los pacientes diabéticos necesitan ser referidos por sus médicos primarios y especialistas al oftalmólogo, para que este último les examine. De tal manera se evaluarán todas las condiciones que pueden aquejar a los pacientes diabéticos y que pueden potencialmente producirles pérdida de visión.
1. Calvo-Maroto AM, Perez-Cambrodí RJ, Albarán-Diego C, Pons A, Cerviño A. Eye (Lond). Optical quality of the diabetic eye: a review. 2014 Nov; 28(11):1271-80. 2. Adeoti C, Isawumi M, Ashaye A, Olomola B. The anterior segment of the eye in diabetes. Clin Ophthalmol. 2012; 6:667-71. 3. Najafi L, Malek M, Valojerdi AE, Aghili R, Khamseh ME, Fallah AE, Tokhmehchi MR, Behrouz MJ. Dry eye and its correlation to diabetes microvascular complications in people with type 2 diabetes mellitus. J Diabetes Complications. 2013 Sep-Oct; 27(5):459-62. 4. Rosenberg ME, Tervo TM, Immonen IJ, Muller LJ, Grönhagen–Riska C, Vesaluoma MH, Corneal Structure and Sensitivity in Type 1 Diabetes Mellitus. Invest. Ophthalmol. Vis Sci September 2000 vol. 41 no. 10 2915-2921. 5. Dhasmana R, Singh IP, Nagpal RC. Corneal changes in diabetic patients after manual small incision cataract surgery. J Clin Diagn Res. 2014 Apr 8 (4): VC03-VC06. 6. Schultz RO, Matsuda M, Yee RW, Edelhauser HF, Schultz KJ. Corneal Endothelial Changes in Type I and Type II Diabetes Mellitus. October 1984, Volume 98, Issue 4, Pages 401-410. 7. Richter GM, Choudhury F, Torres M, Azen SP, Varma R; Los Angeles Latino Eye Study Group. Risk factors for incident cortical, nuclear, posterior subcapsular, and mixed lens opacities: the Los Angeles Latino eye study. Ophthalmology. 2012 Oct; 119(10):2040-7 8. García-Serrano JL, Quijada Pinos C, El Rubaidi García A, Brieba López del Amo MM. Impacto de la comorbilidad en la cirugía de la catarata. Microcirugía Ocular. 2004; 4(1). 9. Suñer I. Extracción de catarata en presencia de Retinopatía Diabética. Highlights of Ophthalmology. 2003; 31(3):13-6. 10. Diabetic Retinopathy Clinical Research Network Authors/Writing Committee, Baker CW, Almukhtar T, Bressler NM, Glassman AR, Grover S, Kim SJ, Murtha TJ, Rauser ME, Stockdale C. Macular edema after cataract surgery in eyes without preoperative central-involved diabetic macular edema. JAMA Ophthalmol. 2013 Jul; 131(7):870-9. 11. Zhao D, Cho J, Kim MH, Friedman DS, Guallar E. Diabetes, Fasting Glucose, and the Risk of Glaucoma: A Meta-analysis. Ophthalmology. 2015 Jan; 122(1):72-78. 12. Zhou M, Wang W, Huang W, Zhang X. Diabetes mellitus as a risk factor for open-angle glaucoma: a systematic review and meta-analysis. PLoS One. 2014 Aug 19; 9(8):e102972. 13. Varma R, Torres M, Peña F, Klein R, Azen SP; Los Angeles Latino Eye Study Group. Prevalence of diabetic retinopathy in adult Latinos: the Los Angeles Latino eye study. Ophthalmology. 2004 Jul; 111(7):1298-306. 14. Nittala MG, Keane PA, Zhang K, Sadda SR. Risk factors for proliferative diabetic retinopathy in a Latino American population. Retina. 2014 Aug; 34(8):1594-9. 15. American Academy of Ophthalmology Retina Panel. Preferred Practice Pattern Guidelines. Diabetic retinopathy. 2012. Available at: www.aao.org/ppp. 16. Kim SJ, Equi R, Bressler NM. Analysis of macular edema after cataract surgery in patients with diabetes using optical coherence tomography. Ophthalmology. 2007 May; 114(5):881-9. 17. Kozak I, El-Emam SY, Cheng L, Bartsch DU, Chhablani J, Freeman WR, Arevalo JF Fluorescein angiography versus optical coherence tomography-guided planning for macular laser photocoagulation in diabetic macular edema. Retina. 2014 Aug; 34(8):1600-5. 18. Evans JR, Michelessi M, Virgili G. Laser photocoagulation for proliferative diabetic retinopathy. Cochrane Database Syst Rev. 2014 Nov 24; 11:CD011234. 19. Han SY, Bae JH, Oh J, Yu HG, Song SJ. Intravitreal ranibizumab for subfoveal choroidal neovascularization from age-related macular degeneration with combined severe diabetic retinopathy. Diabetes Metab J. 2015 Feb; 39(1):46-50. 20. Wahab S, Das Hargun L. Combined phacoemulsification, vitrectomy and endolaser photocoagulation in patients with diabetic retinopathy and cataract. J Coll Physicians Surg Pak. 2014 Oct; 24(10):736-9.