No existe una predicción de resultados establecida para esta enfermedad, lo que lo hace un trastorno poco frecuente y difícil de diagnosticar.
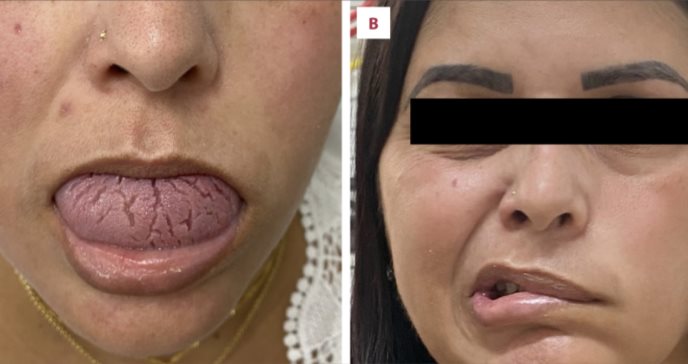
El síndrome de Melkersson-Rosenthal (SMR) es una enfermedad rara e idiopática caracterizada por la parálisis del nervio facial recurrente, edema orofacial y lengua fisurada. Dos o más de estas características son esenciales para hacer un diagnóstico clínico, que suele ser difícil, ya que es raro encontrar las tres características presentes.
Aquellos pacientes que presentan casos de SMR tienen un 70% de probabilidad de reaparición que deteriora progresivamente el nervio facial.
Una mujer de 38 años, previamente sana, quien tuvo su primer episodio de parálisis facial unilateral a los 15 años, con remisión espontánea presentó un segundo episodio de parálisis facial derecha a la edad de 30 años, que evolucionó a pérdida de movimiento en el hemifaz, contracturas y sinkinitis.
El tercer episodio de parálisis facial se produjo 8 años después, esta vez en el lado izquierdo, con un grado de House-Brackmann de VI (parálisis completa). La paciente tenía antecedentes de migrañas frecuentes durante aproximadamente 8 años, junto con náuseas y mareos.
Tras su última parálisis, la paciente presentó dolor intenso en toda la topografía del nervio facial y dolor cervical y tenía signos clínicos de alteraciones intestinales, con quejas de estreñimiento, dolor abdominal e hinchazón.
Observación médica
La exploración física reveló parálisis facial bilateral asimétrica, con pérdida de arrugas faciales en el lado izquierdo, edema facial y fisura lingual. La paciente no podía cerrar completamente el ojo izquierdo ni sonreír. En el lado derecho, presentaba debilitamiento facial, contracturas y sincinesias.
Los umbrales auditivos eran normales en el audiograma, con una discreta disminución de la frecuencia de 6 kHz en el oído derecho.
Los resultados de las pruebas de laboratorio fueron normales. Las pruebas serológicas para la enfermedad de Lyme, sífilis, toxoplasmosis, virus del herpes simple y herpes zóster fueron negativas, descartando estas enfermedades. La resonancia magnética cerebral sin contraste no mostró cambios significativos.
El estudio electrofisiológico nervioso confirmó una pérdida de amplitud del potencial de acción bilateral, que era peor en el lado izquierdo. La prueba demostró neuropatía con afectación axonal crónica de ambos nervios faciales, con signos de denervación activa en el izquierdo.
Tratamiento
La paciente fue tratada con corticosteroides, prednisona 60 mg una vez al día (1 mg por kilogramo y día) durante 10 días, seguida de una dosis de destete, también recibió tratamiento antiviral con aciclovir 400 mg cada 4 horas durante 10 días, sin mejoría. Para el tratamiento del dolor, se recetó 50 mg de trazodona por la noche y 75 mg de pregabalina 3 veces al día.
La paciente también fue remitida a fisioterapia facial motora precoz, consistente en masajes, ejercicios para mejorar la coordinación entre los músculos de la cara y el cuello, en ambos lados de la cara, ejercicios para ayudar a cerrar los ojos y los labios, y orientaciones para evitar la sincinesia.
Cirugía de descompresión
El diagnóstico de SMR se realizó debido a la historia del paciente y a los hallazgos clínicos de parálisis periférica recurrente, edema facial y lengua fisurada, los cuales no presentaron mejoras significativas tras 10 días iniciales de tratamiento farmacológico y 90 días de fisioterapia tras el tercer episodio de parálisis facial, razón por la cual se indicó una cirugía de descompresión del nervio facial izquierdo.
Durante la intervención se liberó el nervio de su canal óseo. Los hallazgos intraoperatorios revelaron áreas hemorrágicas en el nervio facial izquierdo y no se identificaron otras anomalías en su vaina. A su vez se realizó una incisión en la vaina del nervio, descomprimiendo las fibras.
Tras la intervención, la paciente continuó con el programa de rehabilitación facial y con el tiempo se observaron excelentes resultados en la parálisis facial. El seguimiento 1 mes después de la cirugía reveló una mejora de la función motora facial de grado VI a grado III en la escala de House-Brackmann, y después de 8 meses, el paciente mejoró a una parálisis de grado II.
Desde la intervención quirúrgica hasta la fecha, la paciente no se ha producido ningún otro episodio de parálisis facial y mantiene el grado II de HouseBrackmann.
Informe de caso aquí