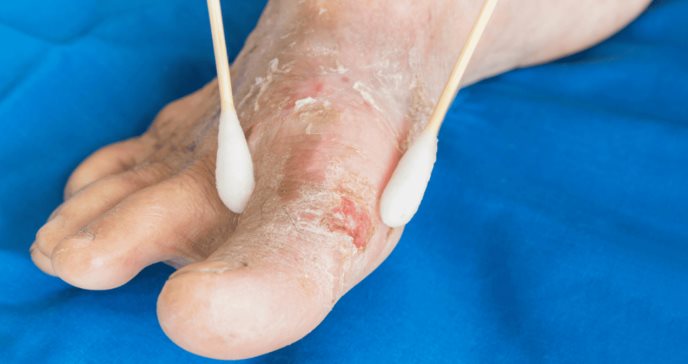
Los síntomas comunes del pie diabético incluyen hormigueos, calambres, ausencia de sensibilidad y aparición de úlceras en la piel del pie.
El pie diabético se desarrolla como resultado de niveles inadecuados de glucosa en la sangre, así como otros factores que son comunes en personas con diabetes, como la hipertensión arterial y la hipercolesterolemia. Estos factores contribuyen a causar daño en los vasos sanguíneos y los nervios, lo que puede resultar en complicaciones a medio y largo plazo.
Riesgos significativos
Dos de los riesgos más significativos que enfrentan los pacientes con pie diabético son la disminución de la sensibilidad y la mala circulación en el pie. Estos factores pueden dar lugar a la formación de úlceras, algunas de las cuales pueden ser graves y representar la principal causa de posibles amputaciones.
La mayoría de las heridas que se desarrollan en el pie diabético son consecuencia de la disminución de la sensibilidad y tienden a surgir en la planta del pie o en áreas cercanas a los huesos, como los nudillos de los dedos.
¿Cómo identificar el pie diabético?
Entre los síntomas comunes se destacan:
En caso de que un paciente observe la presencia de una úlcera, es crucial que acuda de inmediato a un especialista. No solo se trata de curar la úlcera, sino también de realizar un diagnóstico adecuado y diseñar un plan de tratamiento personalizado que se ajuste a su situación específica. En muchos casos, el cuidado de las heridas es responsabilidad de un equipo de enfermería altamente capacitado.
Factores de riesgo
El riesgo de desarrollar pie diabético puede variar entre las personas. Existen factores que incrementan este riesgo, como la presencia de neuropatía periférica, deformidades en el pie, enfermedad vascular periférica y antecedentes de úlcera o amputaciones.
Además, hay diversos factores que pueden acelerar o aumentar la probabilidad de padecer pie diabético, como tener más de 10 años de evolución de la diabetes con un control metabólico deficiente (niveles constantes de glucemia), prácticas deficientes de higiene en los pies, uso de calzado inadecuado, tabaquismo, obesidad o hipertensión, entre otros.
Prevención
Las medidas preventivas que debe llevar el paciente son:
¿Cómo se trata el pie diabético?
La prevención es fundamental en el manejo del pie diabético. El tratamiento de las lesiones o úlceras debe enfocarse en abordar su causa subyacente, especialmente aliviar la presión plantar a través del reposo o evitando apoyar el pie. Además de aliviar la presión, es esencial realizar una limpieza regular de la úlcera, eliminando callosidades y tejido circundante que pueda propiciar la formación de heridas.
En caso de que el paciente presente insuficiencia vascular, es importante que sea evaluado por un especialista en angiología y cirugía vascular, especialmente si la herida no muestra signos de curación después de seis semanas. En estos casos, pueden realizarse radiografías para evaluar el pie y repetirlas si persiste la infección, con el fin de descartar o detectar una posible afectación osteomielítica.
Cuando se evidencia una infección, generalmente se recomienda un tratamiento antibiótico de amplio espectro que cubra tanto microorganismos aeróbicos como anaeróbicos, ya que la úlcera puede estar colonizada por diversos microorganismos que podrían causar una infección invasiva.
La hospitalización del paciente solo se considera necesaria en casos en los que no pueda descansar el pie de manera ambulatoria o cuando la herida no cicatriza o presenta una infección grave.
Fuentes consultadas aquí y aquí.