La compresión de la arteria coronaria principal izquierda (LMCA) por dilatación de la arteria pulmonar representa una complicación subdiagnosticada de la hipertensión pulmonar severa, con prevalencia del 6%.
Una mujer de 36 años con hipertensión pulmonar del grupo IV secundaria a estenosis de arterias pulmonares periféricas consultó por disnea progresiva e intolerancia al ejercicio.
La ecocardiografía reveló disfunción ventricular derecha leve (TAPSE 16 mm, onda S' 7 cm/s), deformidad septal en D, y deterioro nuevo de la función ventricular izquierda con fracción de eyección del 50%, comparado con 55% un año antes. Las pruebas de esfuerzo mostraron extrasístoles ventriculares premaduras multifocales.
El cateterismo cardíaco derecho confirmó hipertensión pulmonar precapilar grave con presión media de arteria pulmonar de 42 mmHg y resistencia vascular pulmonar de 6.9 unidades Wood.
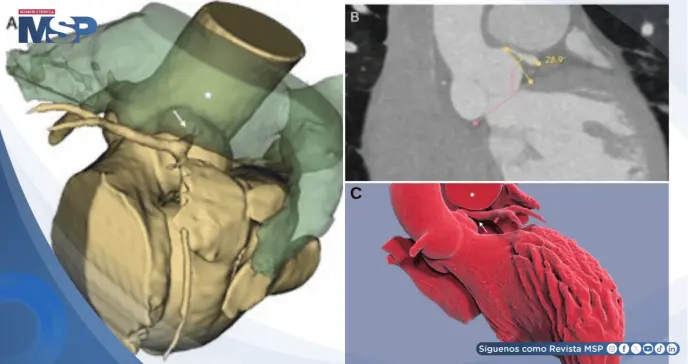
La tomografía coronaria reveló dilatación de la arteria pulmonar (diámetro 33 mm) con estrechamiento proximal de la LMCA y ángulo de despegue reducido, sin placas ateroscleróticas. Los hallazgos fueron consistentes con compresión extrínseca de la LMCA.
La angiografía coronaria confirmó estenosis suboclusiva de la LMCA proximal. Durante el cateterismo, que fue técnicamente desafiante por el ángulo alterado, el avance del alambre guía provocó reducción abrupta del flujo coronario, inestabilidad hemodinámica y actividad eléctrica sin pulso.
A pesar de reanimación, bomba de balón intraaórtico e inotrópicos, la paciente desarrolló shock cardiogénico refractario con insuficiencia biventricular, requiriendo ECMO veno-arterial.
Tras estabilización, se realizó intervención percutánea exitosa con implante de stent liberador de fármaco de 4.0 mm bajo soporte mecánico combinado. La ecocardiografía post-reanimación mostró deterioro con fracción de eyección del 35% y acinesia apical. La troponina alcanzó 237 ng/L (normal <14 ng/L).
La paciente fue extubada el primer día. Se observó mejoría gradual de la función ventricular izquierda permitiendo el explante de ECMO y balón intraaórtico el segundo día. Fue dada de alta tras diez días.
A los seis meses, la ecocardiografía documentó recuperación completa con fracción de eyección del 55%, y las extrasístoles ventriculares habían desaparecido, sugiriendo que estaban relacionadas con isquemia ahora resuelta.
La compresión de la LMCA, según Sara Corradetti et al., ocurre cuando la dilatación de la arteria pulmonar desplaza la coronaria hacia abajo, reduciendo su ángulo de despegue. Esta alteración anatómica dificulta el cateterismo y aumenta el riesgo durante procedimientos invasivos, como demostró nuestro caso.
Las manifestaciones clínicas son variables, desde angina hasta síntomas atípicos o incluso ausencia de síntomas. Nuestra paciente solo presentó disnea y fatiga, sin angina típica, lo que puede retrasar el diagnóstico.
El deterioro de la función ventricular izquierda en hipertensión pulmonar tradicionalmente se atribuye a interdependencia ventricular.
Sin embargo, la compresión de la LMCA con isquemia resultante juega un papel significativo. La normalización de la fracción de eyección tras la intervención en nuestro caso apoya un insulto isquémico reversible como mecanismo predominante.